内視鏡治療(早期がん向け)
がんがとても早期で、ごく浅い粘膜にとどまる場合は、カメラレーザーや特殊な器具でがんを切り取る「内視鏡治療」が選ばれます。
「内視鏡(ないしきょう)」は、先端にカメラと光がついた細い管のことです。口やお尻から体の中に入れて、消化管(食道・胃・大腸など)の様子を直接見ることができます。
早期の大腸がんやポリープがある場合、この内視鏡を使って切除(取り除く)ことができます。
- 内視鏡治療の特徴
-
- おなかを切らない → 手術より体への負担が少ない
- 日帰り、入院期間が短い → 外来や短期間の入院で治療が可能な場合が多い
- 痛みが少ない → 麻酔を使うため、検査・治療中の苦痛は軽減される
- 早期がんに有効 → がんが浅い部分(粘膜や粘膜下層)にとどまっている場合に行える
主な方法
-
ポリープ切除(ポリペクトミー)
消化管のポリープを“輪っか(スネア)”で切り取る方法
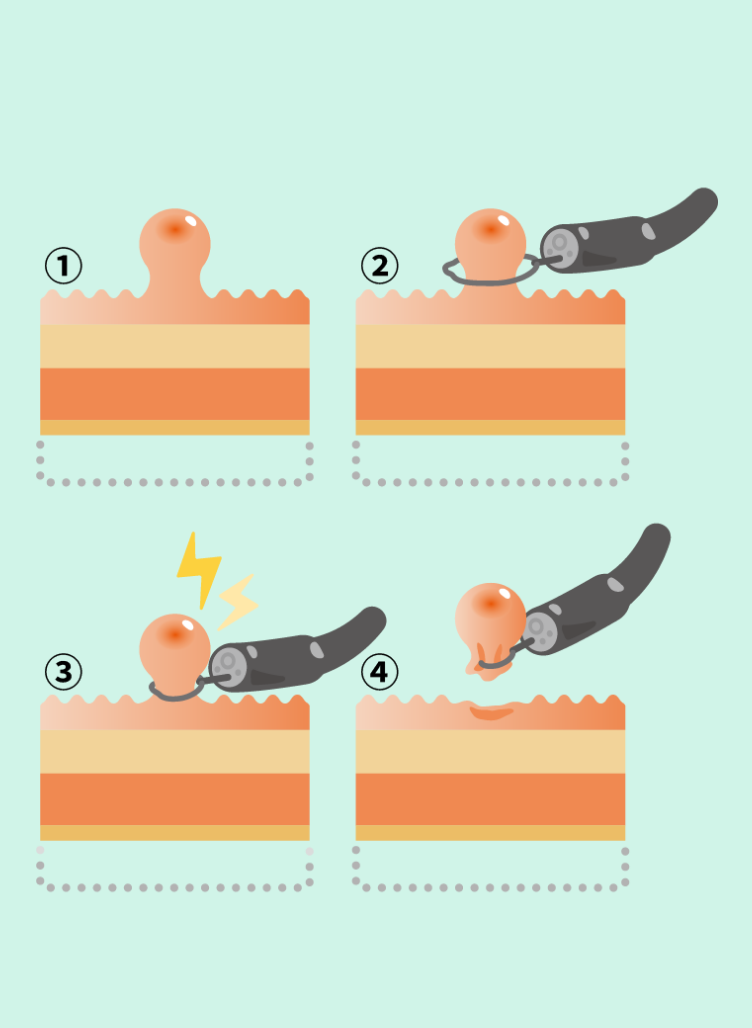
- ポリープを確認(内視鏡で観察)
- スネアでポリープを輪のように引っかける
- 電気で根元を焼き切る(止血も同時)
- 切り取ったあとを確認して終了
-
粘膜切除術(EMR)
平坦〜浅いがんを、粘膜ごと持ち上げて切る方法
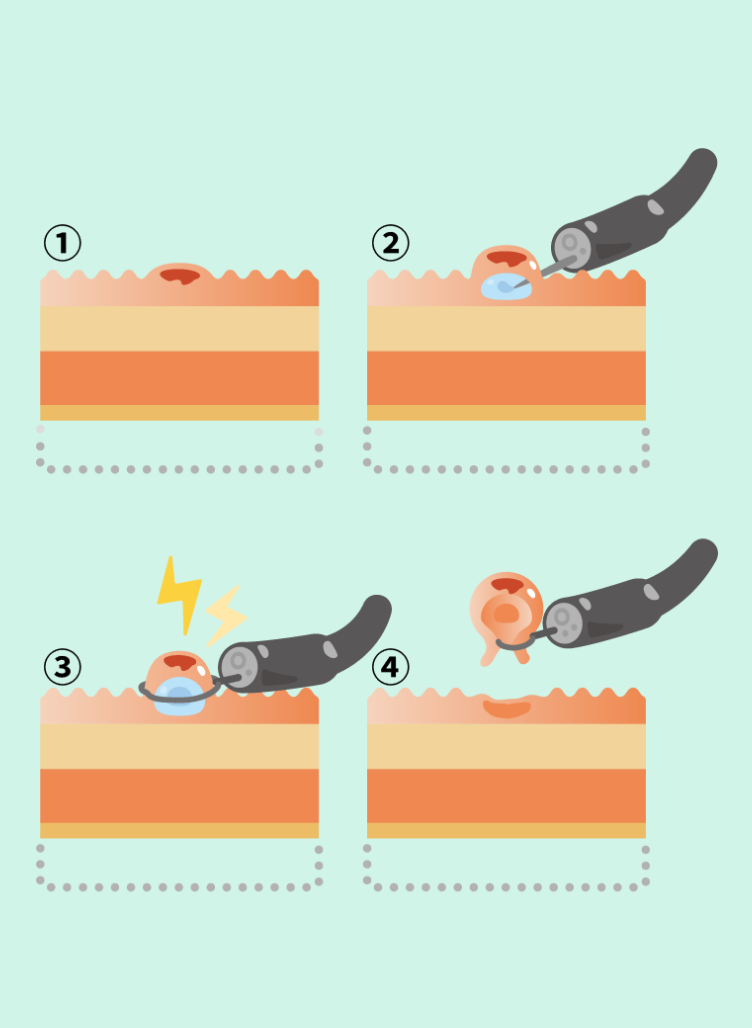
- 病変を確認
- 粘膜下に液体を注入して病変を持ち上げる
- 盛り上がった部分をスネアで電気切除
- 切除したあとを確認して終了
-
粘膜下層剥離術(ESD)
大きい病変や広範囲を一括で取り除ける精密な方法
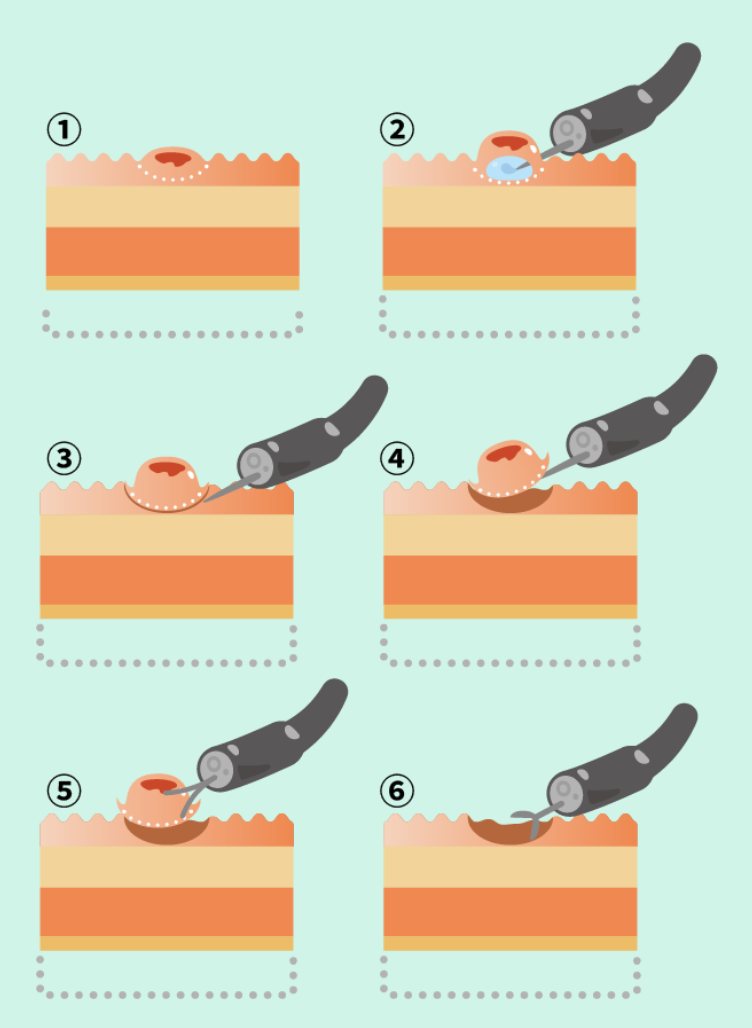
- 病変の周りに印をつける
- 粘膜下に液体を注入して持ち上げる
- 特殊なナイフで粘膜を切開
- 粘膜下層を“剥がすように”慎重に切開
- 病変を一括で切除
- 切除面を止血して終了
体に優しい手術(腹腔鏡・ロボット手術)
近年、消化器外科(しょうかきげか)の手術では、お腹を大きく切らずに行う方法が増えています。大腸がんや直腸がんの手術でも、腹腔鏡(ふくくうきょう)手術やロボット手術が広く行われています。これらは体への負担を抑え、患者さんに優しい手術方法です。
腹腔鏡(ふくくうきょう)手術とは
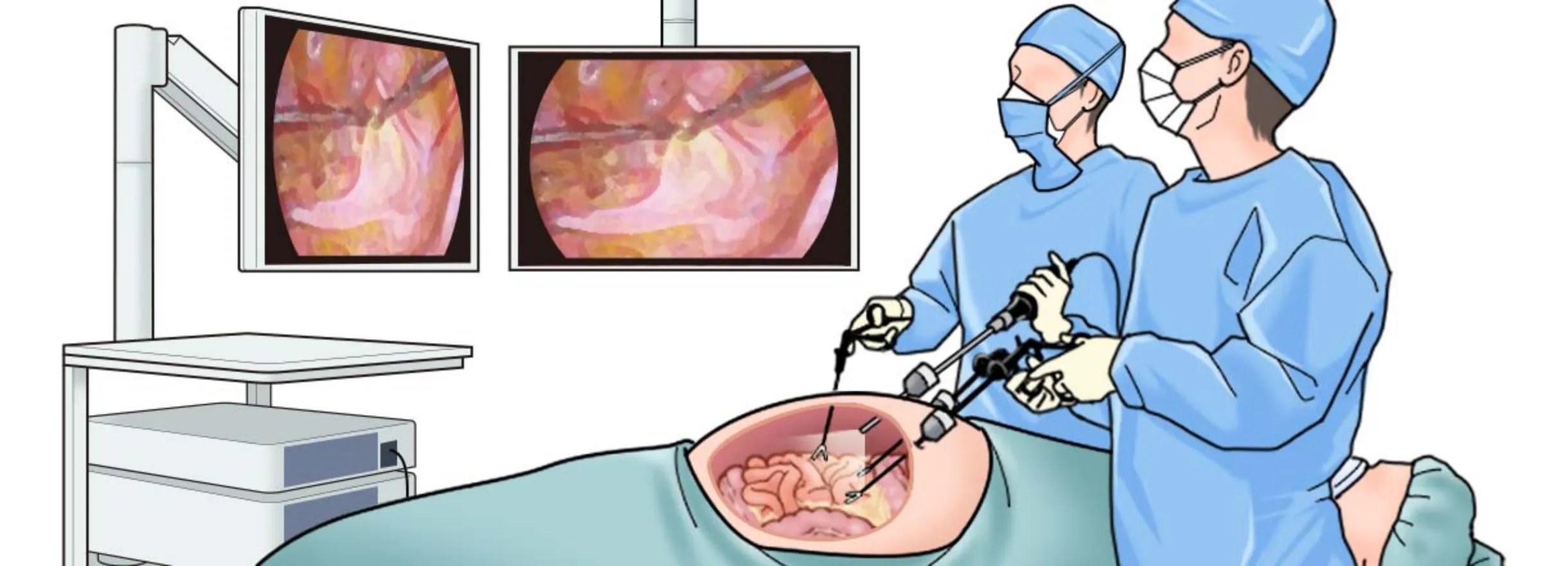
- 腹腔鏡手術とは
- 腹腔鏡手術とは、お腹に小さな穴を数カ所あけて、細いカメラ(腹腔鏡:お腹の中を見るためのカメラ)と手術用の器具をお腹の中に入れて行う手術です。お腹の中の様子はモニターに拡大映像で映し出され、医師は画面を見ながら操作します。「お腹の中をカメラでのぞきながら行う手術」とイメージすると分かりやすいでしょう。傷口が小さいため、従来の開腹手術に比べて術後の痛みが少なく、回復も早くなります。
- 腹腔鏡手術の特徴
-
- 傷が小さい → 出血や痛みが少ない
- 回復が早い → 入院期間が短め
- おなかの中を拡大して見られるため、細かい作業がしやすい
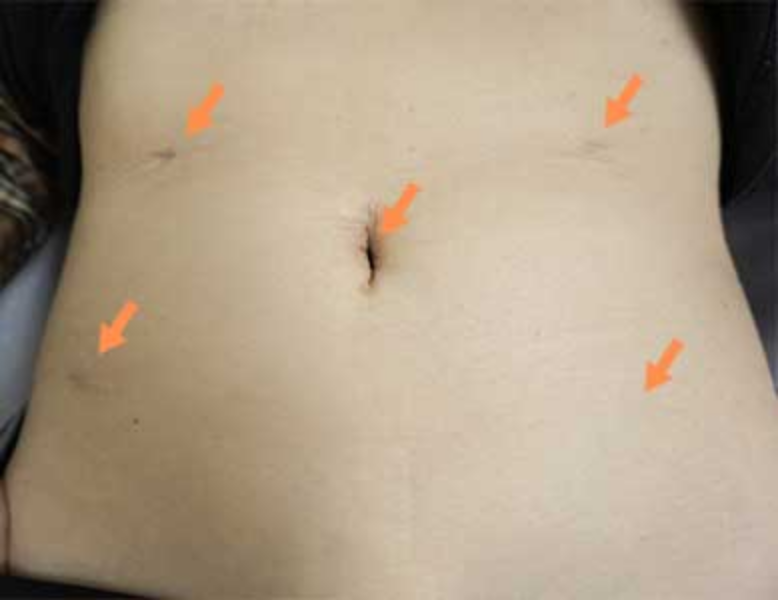
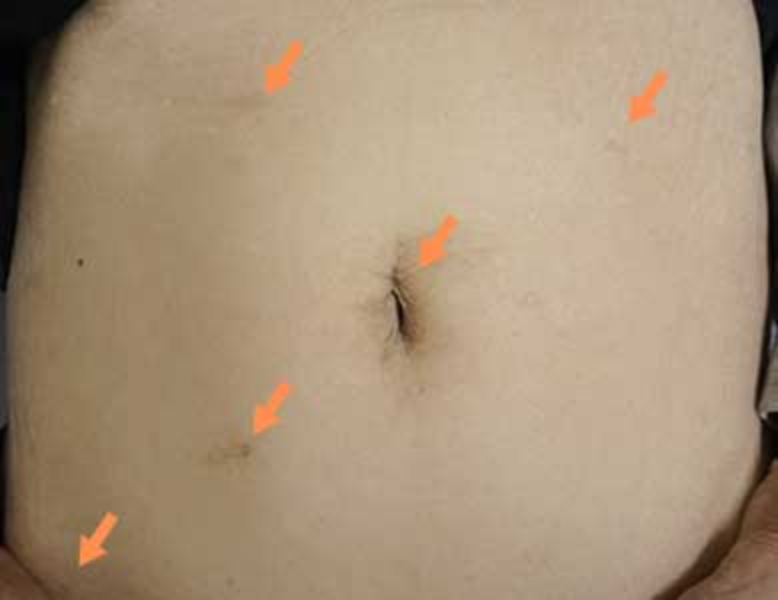
傷跡(術後6か月後)
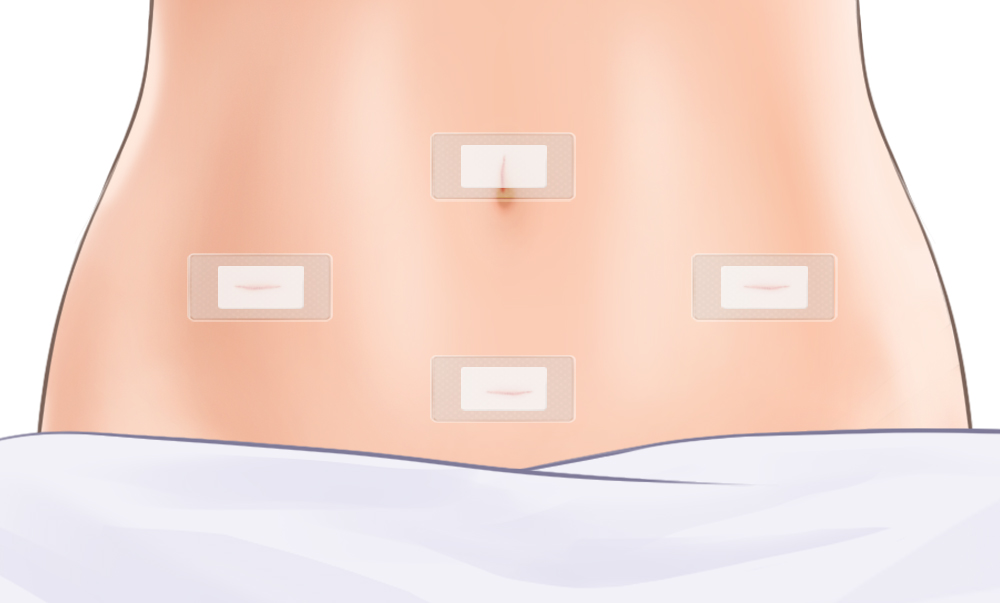
お腹に5~10mmほどの小さな穴を数カ所あけ、カメラや細い器具を入れて手術します。必要に応じて、臓器を取り出すため3~5cm程度の切開を1箇所追加します。お腹を大きく切らないので、傷跡は小さく目立ちません。
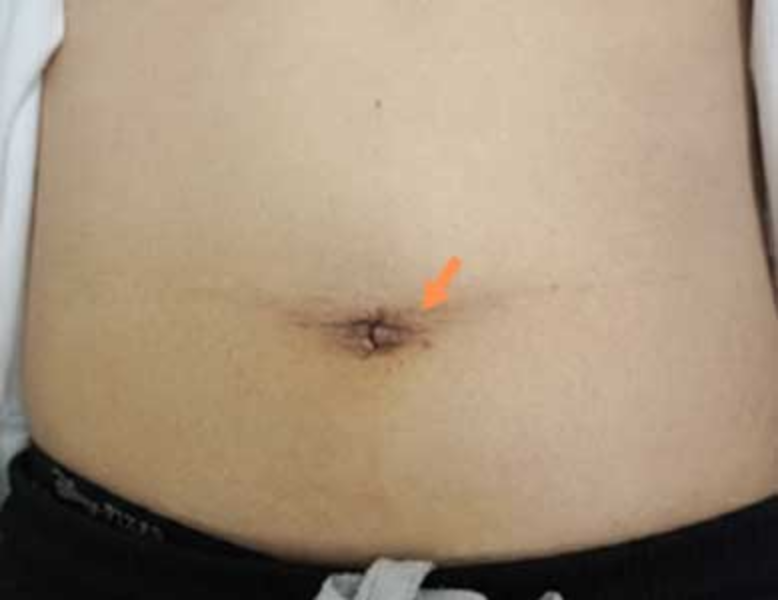
単孔式傷跡(術後6か月後)
お腹に5~10mmほどの小さな穴を1.2か所あけ、カメラや細い器具を入れて手術します。必要に応じて、臓器を取り出すため3~5cm程度の切開を1箇所追加します。お腹を大きく切らないので、傷跡は小さく目立ちません。
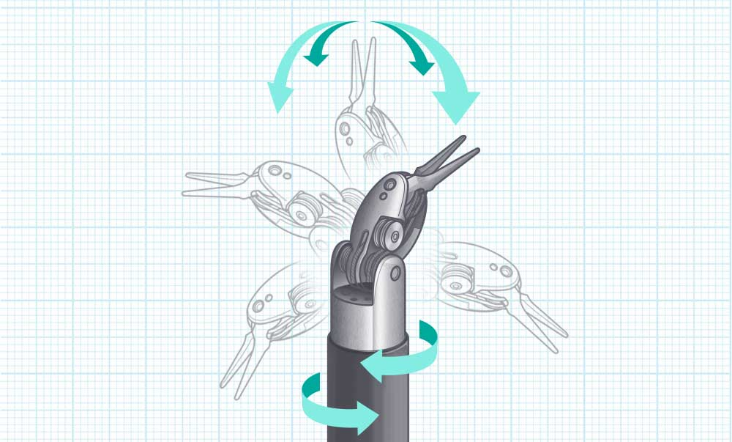
ロボット支援手術(Da Vinci)とは
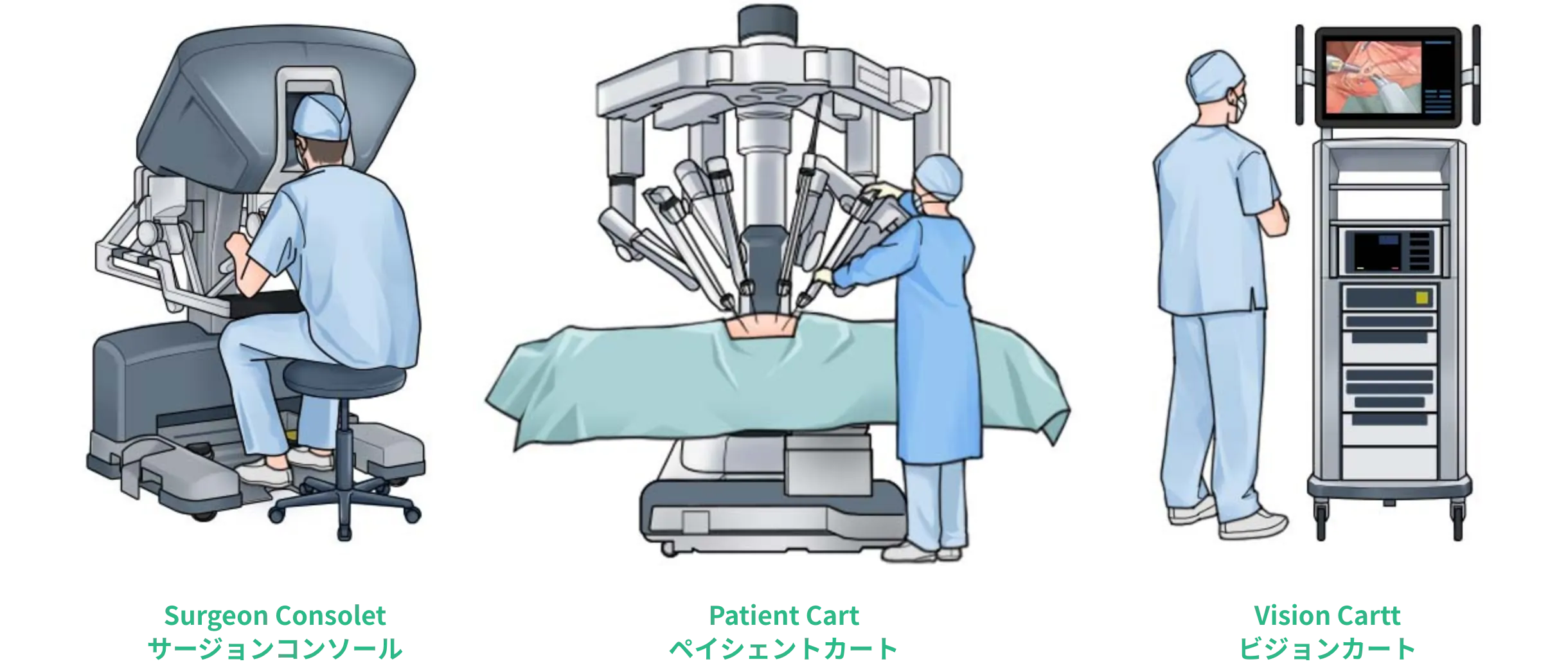
- ロボット支援手術とは
- ロボット支援手術は、腹腔鏡手術をさらに発展させた最新の低侵襲手術です。代表的なシステムである「ダヴィンチ」は、自動で手術を行うロボットではなく、医師が操作して動かす“手術支援ロボット” です。医師は専用の操作装置(サージョンコンソール)に座り、手元のコントローラーを動かすことで、離れた場所にあるロボットアームが精密に連動します。
術者は最大15倍まで拡大できる高精細3Dハイビジョン映像を見ながら操作するため、細かな組織を正確に見極め、神経を傷つけにくい精密な手術が可能になります。
ダヴィンチの「ビジョンカート」は、ロボットから送られてくる映像を処理し、高精細な3D画像として手術室全体に共有する役割を担います。術者だけでなく、周囲のスタッフもリアルタイムで視野を共有でき、安全性向上につながります。
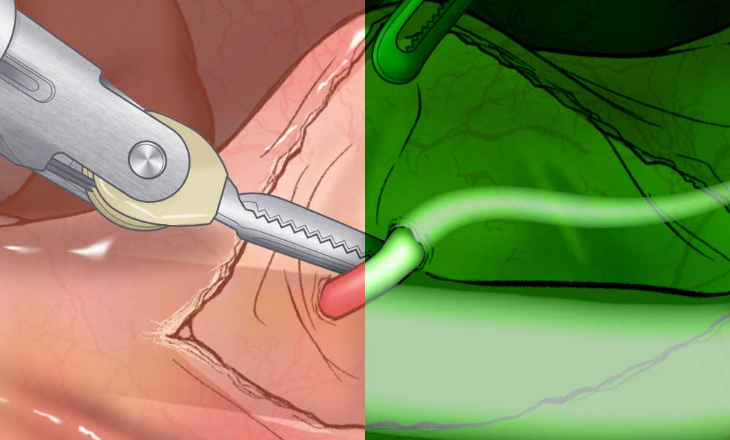
さらに、「Firefly(ファイヤフライ)蛍光イメージング」という特殊な機能により、周囲の臓器などが蛍光で可視化され、周囲の組織を守りながら安全かつ精密に手術を進めることができます。
- Da Vinciの特徴
-
- 神経を傷付けずに手術できるため、性機能や排尿機能に関わる神経を温存できる
- おなかの中を拡大して見られるため、精密な操作ができる
- 手ぶれを補正しミリ単位の動きが可能
- 傷が小さい → 出血や痛みが少ない
- 回復が早い → 入院期間が短め
高精度な操作
手ぶれを補正しミリ単位の動きが可能
人の手では難しい角度の操作ができる
立体・拡大視野
3Dの高解像度画像で患部を細部まで確認可能
Firefly(ファイヤフライ)蛍光イメージングにより血管や神経の識別がしやすい
低侵襲=身体への負担が少ない
傷が小さく、痛みが少ない
回復が早い・日常生活への復帰が早い
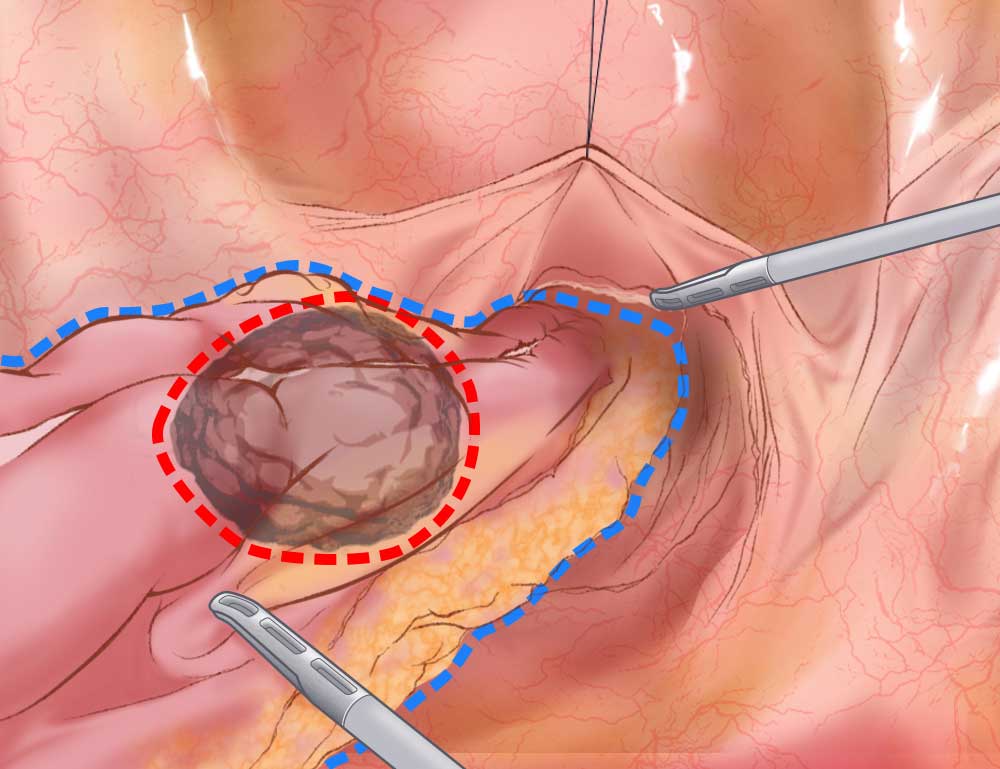
直腸癌切除の際のリンパ節郭清*の様子
大動脈から分岐する直腸に血液を送る血管周囲のまとわりつくリンパ節とともに切除します。
- *リンパ節郭清
- がんの手術時に、がんの転移(広がり)が疑われるリンパ節を、周囲の組織ごと徹底的に取り除く手術のことで、再発予防や転移状況の確認が目的です。リンパの流れに乗ってがんが広がる(リンパ行性転移)性質を利用し、転移しやすいリンパ節(乳がんの腋窩リンパ節など)を摘出することで、がんの根絶を目指します。
-
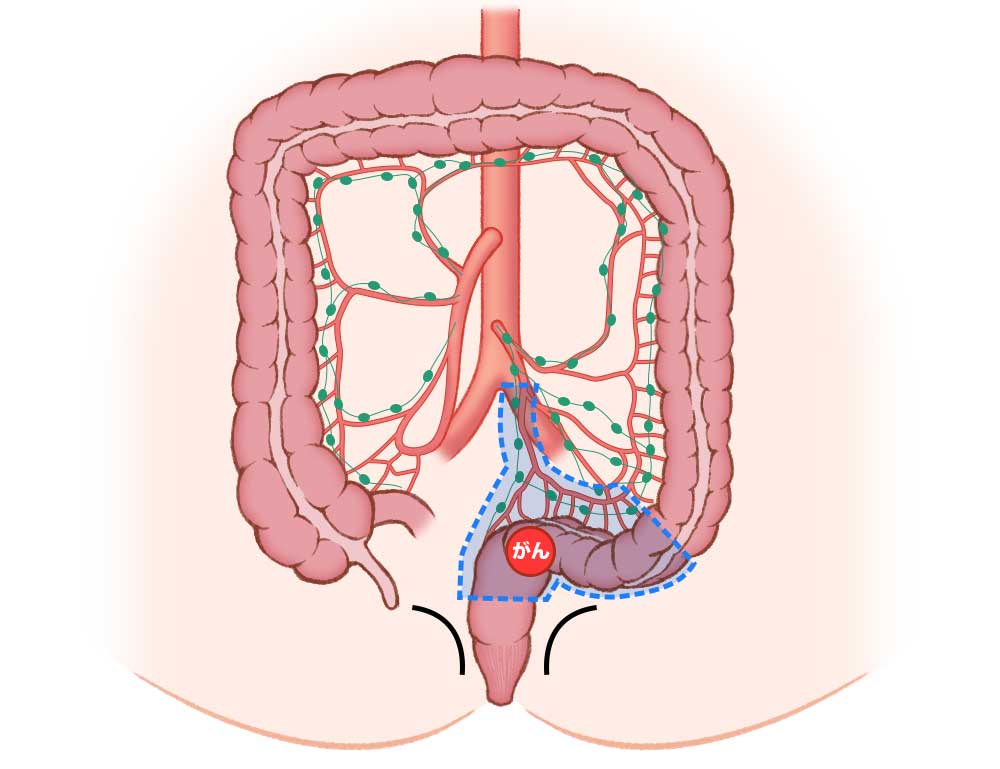
切除部分
 青点線部分を切除します
青点線部分を切除します
-
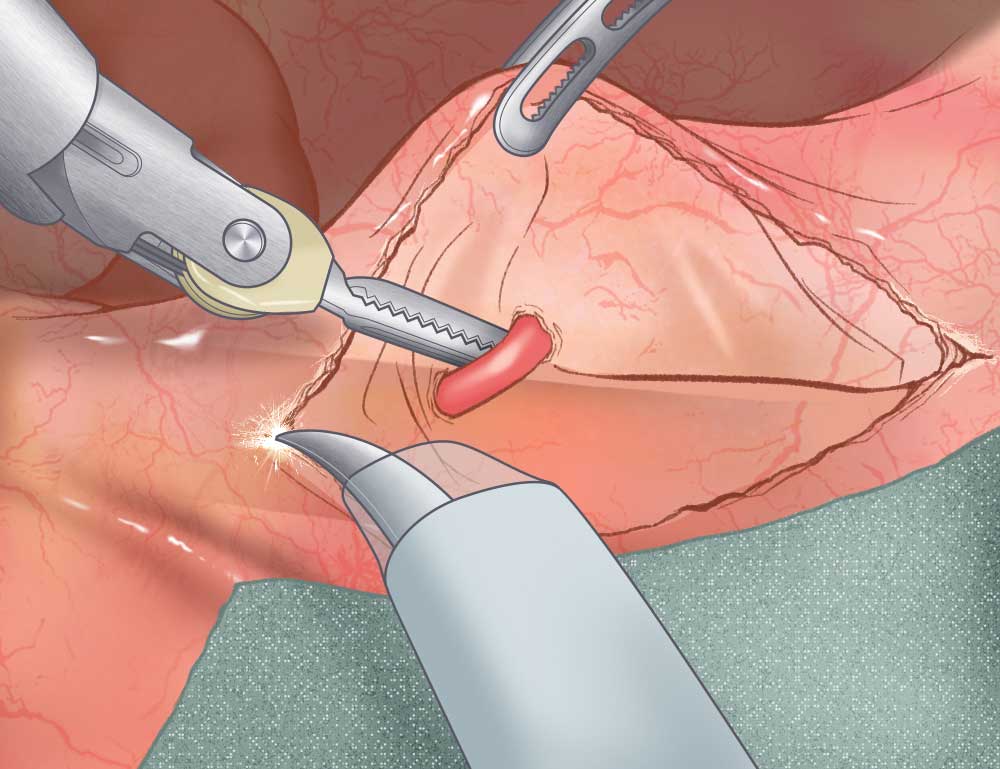
①下腸間膜動脈(大動脈から出て直腸に向かう血管)を止血し切離します。
この下腸間膜動脈の周囲には直腸癌で郭清すべきリンパ節が存在しています。 -
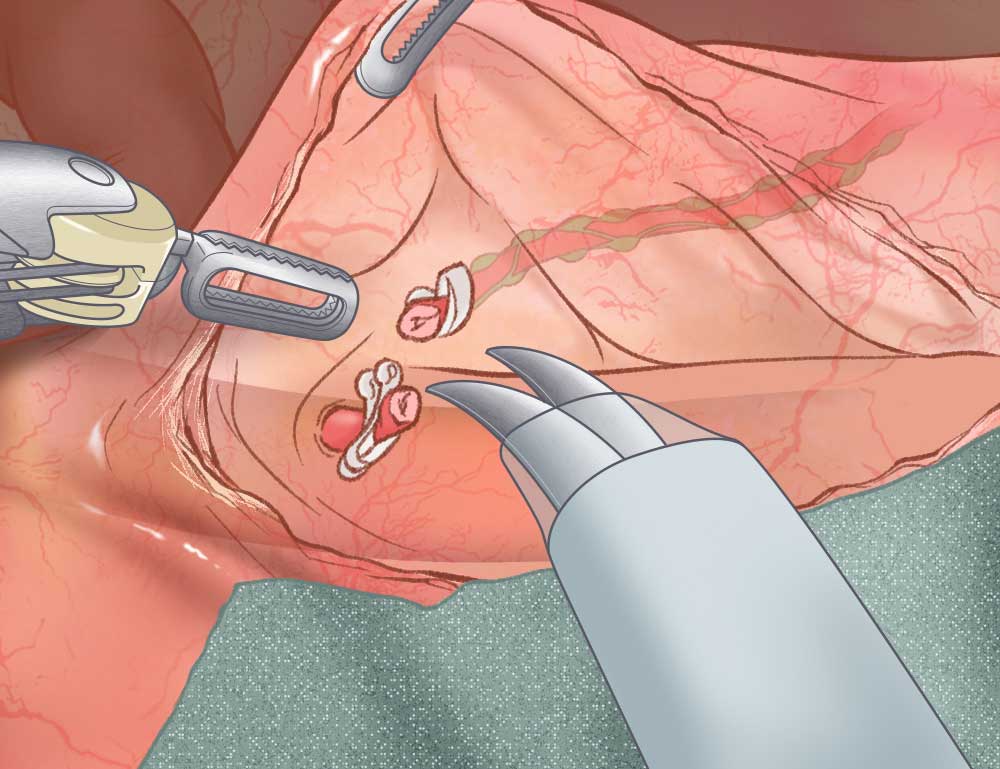
②体に残すべき組織にハサミ型の電気メスで後腹膜から慎重に剥離していきます。
-
③リンパ節と下腸間膜動脈の周囲(点線部分)を切除します。
傷跡(術後6か月後)
基本的に腹腔鏡手術と同じように、小さな穴から手術を行います。(人差し指くらいの大きさ)傷の大きさは腹腔鏡手術とほとんど変わりません。
手術の比較
| 比較項目 | 開腹手術 | 腹腔鏡手術 | ロボット支援手術 |
|---|---|---|---|
| 傷の大きさ | 大きい(長い切開) | 小さい穴を数か所 | 小さい穴を数か所(腹腔鏡と同程度) |
| 視野の特徴 | 直接患部を直視(肉眼3D) | カメラ映像をモニターで見る (2D拡大) |
高精細な3Dカメラ映像 (立体視・高倍率) |
| 手術の精密さ | 肉眼と手作業の範囲内 | 拡大映像で精密な操作可 (ただし器具制約あり) |
手ぶれ補正機能+関節 器具でより精密 |
| 術後の痛み | 痛みが大きい | 痛みが少ない | 痛みが少ない |
| 術後の回復 | 回復が遅い(入院長め) | 回復が早い(入院短め) | 回復が早い(入院短め) |
| 器具の操作性 | 手で直接操作 | 棒状の鉗子を操作(関節なし) | 関節付き鉗子で自在に操作 |
| 手術時間 | 腹腔鏡と同程度 | 開腹と同程度 | やや長い場合がある |
| 費用負担 | 標準的 | 開腹と比較してやや高い(同程度) | 開腹と比較してやや高い(同程度) |
| 実施施設の数 | 非常に多い (ほぼ全ての病院で可能) |
多い(多くの病院で導入) | 限られるが増加中 (国内約800台導入) |
| 社会復帰までの早さ | 遅い(復職・日常復帰に時間) | 早い(早期に復帰しやすい) | 早い(早期に復帰しやすい) |
| 機能障害 | 起こしやすい | 可能性がある | 起こしにくい |
薬(化学療法)・個別化医療
手術だけでなく、がんが進行していたり再発しやすい場合には抗がん剤などの薬を使います。さらに、遺伝子検査の結果に応じて最適な薬を選ぶ「個別化医療」が進んでいます 。
治験・臨床試験に参加
- 治験・臨床試験とは
- 臨床試験とは、人を対象に新しい治療法や薬の効果・安全性を確かめるための研究のことです。現在ある多くの標準的な治療法も、過去の臨床試験を通じて効果が証明され発展してきました。特に、まだ国に承認されていない新しい薬や医療機器を用い、その国の承認(製造販売の許可)を得ることを目的に実施される臨床試験を「治験」と呼びます。治験では、法律に基づいた厳格なルール(医薬品の臨床試験の実施基準=GCPなど)が定められており、参加する患者さんの人権や安全が最優先で守られます。
「試験」と聞くと「人体実験でモルモットにされるのでは?」と不安に思うかもしれません。しかし治験は製薬会社や医療機関・医師が守るべき基準を遵守して行われており、開始前に必ず倫理的・科学的な審査を受けています。患者さんには治験の内容についてわかりやすく十分な説明がなされ、納得した上で本人の自由意思による同意(インフォームド・コンセント)が得られなければ開始できません。参加後もいつでも意思で中止できるなど、患者さんの権利がしっかり守られる仕組みになっています。専門用語で難しく感じるかもしれませんが、このように治験・臨床試験は安全と倫理を確保した上で、新しい治療法を世に出すために欠かせない大切なステップなのです。大阪医療センターは新規治療薬の治験受託率 No1の病院です。
- 大腸がん領域で現在行われている主な治験
- 大阪医療センターの消化器外科(大腸外科)でも、最新の大腸がん治療の開発を目指して様々な臨床試験・治験に取り組んでいます。
現在大腸がん分野で行われている主な治験には、以下のようなものがあります。
大腸がん領域では薬物療法の新薬開発から外科手術の工夫、治療法の組み合わせ最適化まで、幅広いテーマで治験・臨床試験が行われています。大阪医療センター消化器外科でも国内外の医療機関と協力し、患者さんの治療成績と生活の質を向上させる最先端の取り組みに力を入れています。

新しい薬剤を用いた治験
従来の抗がん剤に代わる分子標的薬(がん細胞の特定の遺伝子変異や分子を狙う薬)や、免疫チェックポイント阻害薬などの新薬の効果を試す治験です。例えば、大腸がんの遺伝子変異に合わせた新薬の治験として、KRAS遺伝子変異を持つ患者さんに対する新しい薬(KRAS阻害薬「ソトラシブ」など)の第III相試験や、免疫療法薬(ニボルマブなど)の併用による第I相試験が実施されています。これらの治験では、これまで承認された薬よりも高い効果や副作用の軽減が期待できる新薬をいち早く患者さんに届けることを目指しています。

治療法の組み合わせ・タイミングに関する治験
大腸がん治療では手術・化学療法(抗がん剤)・放射線療法などを組み合わせますが、その最適な組み合わせや実施順序を検証する治験も行われています。例えば、進行した直腸がんで手術前に抗がん剤と放射線を先行投与し、腫瘍を小さくしてから手術することで肛門や直腸を温存できないか検証する臨床試験(いわゆる臓器温存を目指す治験)や、転移を有する大腸がん(ステージIV)で原発巣(大腸の腫瘍)を手術で切除する意義を検証する無作為比較試験などがあります。後者は転移があって根治が難しい場合でも、大腸の腫瘍をあえて手術で取ることが生存率にプラスになるかを全国規模で調べている研究です。このように、より患者さんの負担が少なく効果的な治療順序・方法を見つけるための治験が進められています。

手術手技や補助療法の改善に関する治験
外科的な治療成績をさらに向上させるため、手術の技術や術後の補助療法についての研究も行われています。例えば、大腸がん手術の最適な手術手順(どのように腸を切除・吻合するのが合併症を減らせるか)を検証するランダム化比較試験、ステージII・IIIの大腸がんで手術後に追加の抗がん剤治療(術後補助化学療法)を行うかどうか、また行う場合にどの薬をどの投与方法で使うのが再発予防に有効かを調べる治験などがあります。実際、大阪医療センターでも再発リスクの高いステージII大腸がんに対する経口抗がん剤UFTとLVの併用療法の有用性を検討する研究や、ステージIII大腸がんに対するカペシタビン(ゼロックス)療法とS-1療法を比較した試験などに参加してきました。こうした試験から得られた成果が集積することで、手術後の再発予防策もより良いものへと進歩しています。
- 治験に参加するメリットと注意点
- 新しい治療の治験に参加することには、患者さんにとって以下のようなメリットと注意点(デメリットや留意事項)があります。
-
メリット
- 最新の治療を受けられる可能性
- 治験では、現在利用できる標準治療よりも優れた効果が期待される新薬や、新しい治療法を試せる場合があります。場合によっては、海外で既に承認されているが日本では未承認の薬をいち早く使えることもあり、標準治療が効かなくなった患者さんにとって新たな治療選択肢となることがあります。
- 副作用や効果の改善が期待できる
- 治験中の新薬は「より高い効果」や「より少ない副作用」を目指して開発されています。そのため、標準治療では得られなかった効果が得られたり、副作用の軽減が図られたりする可能性があります(ただし効果が確実に上がる保証はまだなく、それを確認するための試験である点には注意が必要です)。
- 医療の発展に貢献できる
- ご自身の治療であると同時に、治験への参加は将来の患者さんのための新薬開発・医療の進歩に協力することにもなります。自分の経験が医学の発展に役立つという社会的意義を感じられるのもメリットの一つでしょう。
最新の治療を受けられる可能性
副作用や効果の改善
医療の発展に貢献
-
注意点
- 未知の副作用のリスク
- 新しい薬剤では、これまで明らかになっていない副作用が発生する可能性があります。安全性は事前の動物実験や前段階の試験で確認されていますが、予期せぬ症状が出るリスクはゼロではありません。治験では副作用の発現に細心の注意を払いモニタリングされますが、その未知の部分があることは理解しておく必要があります。
- 必ず新薬を受けられるとは限らない
- 治験の種類によっては、参加者が新しい治療を受けるグループと標準治療を受けるグループにランダムに分けられることがあります(比較試験、第III相試験など)。この場合、患者さん自身や医師がどちらの治療になるか選ぶことはできません。新薬が本当に有効かどうか公平に調べるためですが、「治験に参加=最新治療を必ず受けられる」わけではない点に留意が必要です。
- 通院や検査の負担が増える
- 治験に参加すると、定期的な診察や詳しい検査、アンケートへの協力など通常治療よりスケジュールが細かく定められる場合があります。通院回数が増えたり、長時間の検査があったりといった負担がかかることもあります。ただしこれらは安全確認や効果判定に必要な大事なプロセスであり、スタッフもできるだけ負担軽減に努めてサポートします。
- 新しい治療の効果が不確定
- 治験中の治療は有望とはいえ、「新しい=必ず最良」とは限りません。有効性が科学的に証明された標準治療と比べて、治験の治療はまだ未知の部分があります。そのため治療効果が現行の方法より劣る可能性もゼロではなく、この点も理解しておく必要があります。しかし治験は慎重に計画・実施され、途中経過で明らかに問題があれば中止される仕組みになっていますので、過度に不安になる必要はありません。
- 参加したい場合の相談先や流れ
- 治験への参加を希望する場合は、まずは現在治療を受けている担当医にその意思を伝えて相談します。
患者さんの病状に適した治験があるかを検討し、該当しそうな治験があれば紹介してくれます。また、当院には「がん相談支援センター」という窓口があり、治験も含めた治療全般の相談を受け付けています。大阪医療センターのがん相談支援センターは当院に通院・入院中でない方でも利用可能で、電話や対面で気軽に問い合わせることができます(相談無料・プライバシー厳守)。「大腸がんの治験に興味があるのですが…」といった形で問い合わせていただければ、専門の相談員やコーディネーターが情報提供してくれます。不明点があればどんなことでも聞いてみましょう。
参加までの流れ
-
情報収集と相談
希望に合った治験を探します。担当医や相談支援センターに問い合わせるほか、国の治験情報公開システム(※厚生労働省の「臨床研究等提出・公開システム」)で公募中の治験を検索することもできます。治験ごとに対象となる患者さんの条件(年齢、病状、以前の治療歴など)が定められており、まずはその参加条件に自分が当てはまるかを確認します。条件の詳細は一般公開情報だけでは判断が難しい場合もあるため、主治医や治験担当医に相談して確認してもらいます。
-
治験担当者との面談・説明
条件に適合し治験参加の候補となったら、実施医療機関で治験担当医師や臨床研究コーディネーター(CRC)と面談します。治験の目的・内容やスケジュール、期待できる効果や起こり得る副作用について、専門スタッフからわかりやすい説明(インフォームド・コンセント)があります。質問や不安な点があれば、この段階で遠慮なく確認してください。説明を聞いた後、内容に同意いただける場合は「同意書」に署名します。同意した場合でも、治験開始後に意思が変われば途中で辞退することも可能です。患者さんの意思が何より尊重されますので、「やっぱりやめたい」と思ったらすぐに申し出て大丈夫です。
-
治験への参加・治療開始
同意書提出後、治験への正式な参加となります。治験ごとに決められた検査(血液検査や画像検査などの事前検査)が行われ、改めて参加基準を満たしていることを確認します。問題なければ予定のスケジュールで新しい治療が開始されます。治療中は担当医やCRCが体調の変化を細かくフォローし、安全に治験が進むようサポートします。定期的に検査を行いながら効果判定を行い、所定の治療サイクルを終えたら治験終了となります。その後も必要に応じて経過観察(アフターフォロー)が行われます。治験終了後の治療方針についても担当医が引き続き責任を持って検討しますので安心してください。





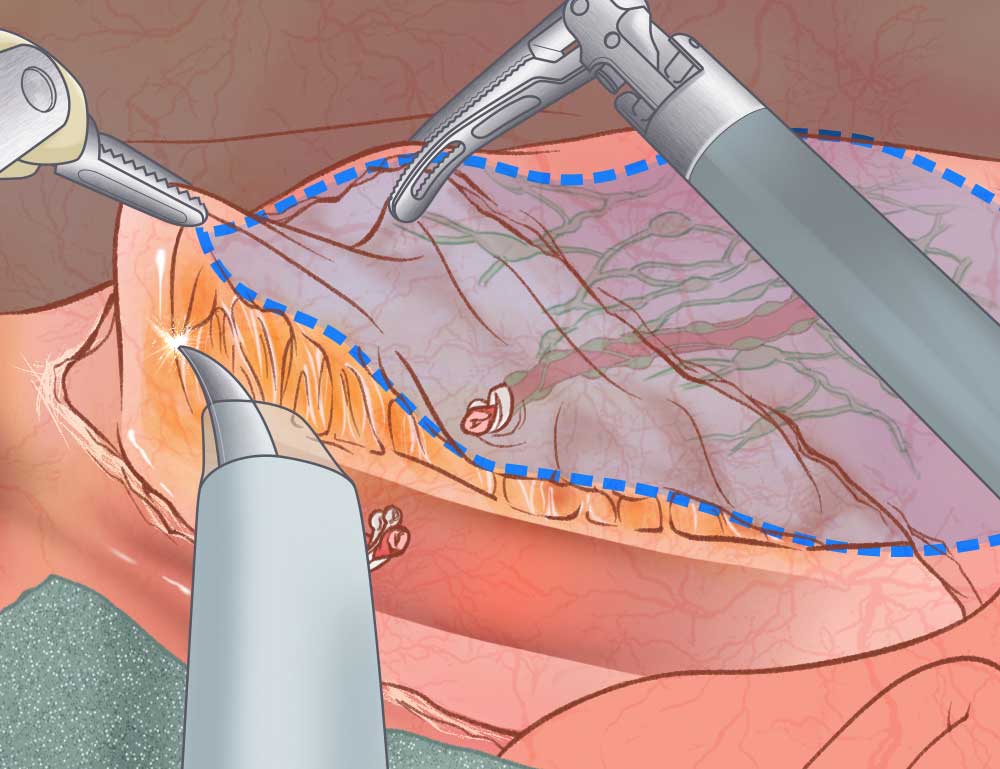
直腸がんを切除している様子
点線部分を切除していきます。