大腸がんってどんな病気?
0%
早期がんでは症状はほとんどない
![横行結腸がん・上行結腸がん・盲腸がん[症状]お腹の張りや痛み・貧血・しこり|下行結腸がん・S行結腸がん・直腸がん[症状]お腹の張りや痛み・便に血が混じる・便秘と下痢を繰り返す・便が細くなる/形が変わる](/image/image_directly/osaka-colorectal-center/crc-cancer/intro-box3_pc.webp)
多くの早期大腸がんは症状がほとんどなく、この症状が出てくるのはかなり大きくなってからといわれています。
特に右側大腸がんは症状が出にくく、しこりとして見つかることが多く、左側大腸がんは出血、便秘、腸閉塞症状が出やすいとされています。
早期に発見できれば、治療しやすい病気です。
定期的な健診「便潜血検査(便の中に目に見えない血が混じっていないかを調べる検査)」で血が混ざっていないか確認することが大切です。
診断の流れ
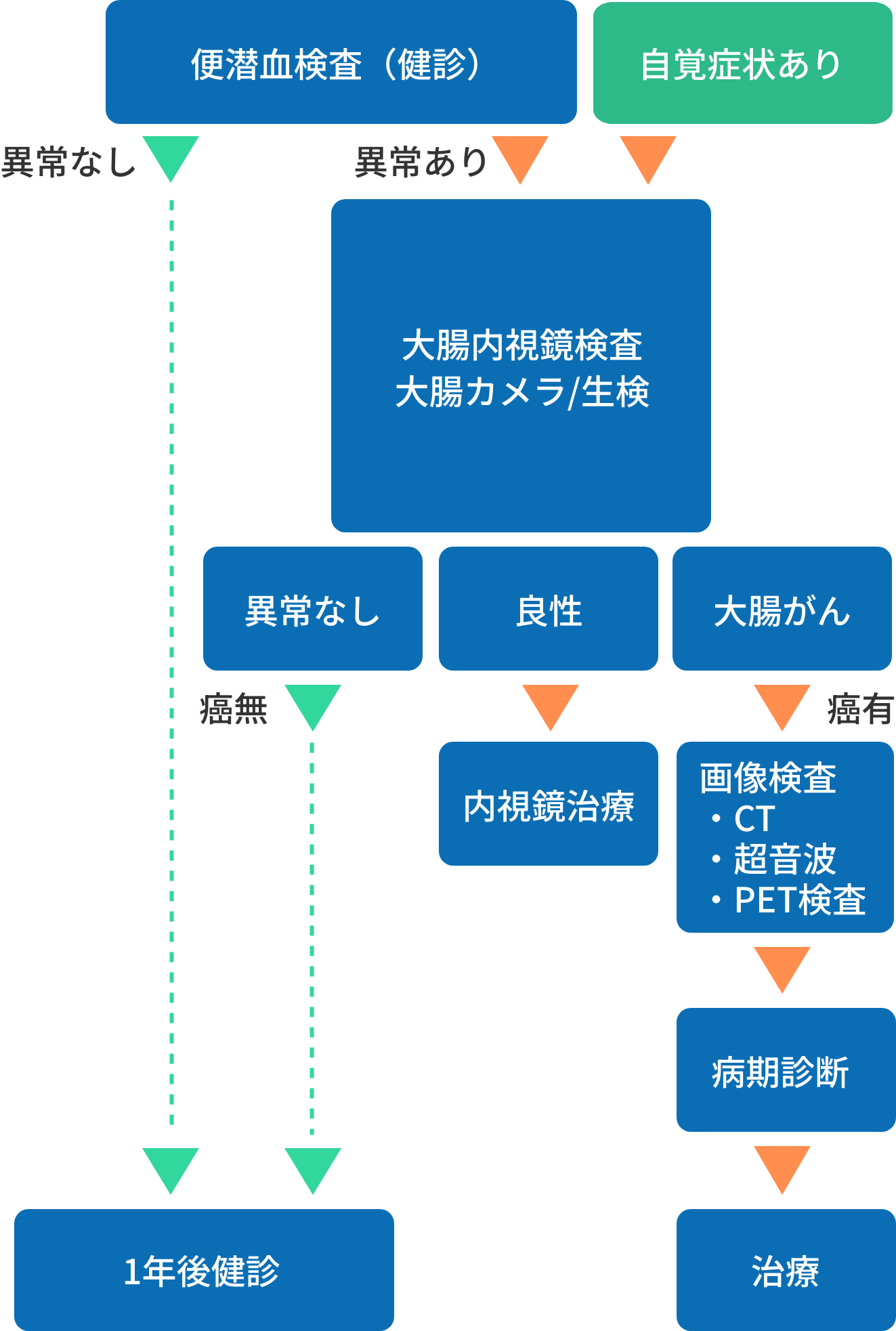
大腸がんと診断されたらどうすればいいの?
便に血が混じっていたり、検査で大腸がんの疑いありと診断されたら次に行うのが 大腸内視鏡検査(大腸カメラ) です。
大腸内視鏡検査では、大腸の中を直接観察し、必要に応じて組織のサンプルを採ってがんがあるかどうか確かめます(生検といいます)。
良性のポリープの場合内視鏡治療で切除します。
もし「がん」と診断されたら、CTやMRIなどの画像検査も行い、がんの広がりや転移の有無を調べます。これを「ステージ(病期)」と呼びます。
検査の結果、大腸がんと分かったら、次に専門の医師と治療方針(ちりょうほうしん:治療の進め方)を相談します。がんの進行度合いやできた場所によって適した治療法は異なります。例えば、がんが腸の限られた部分にとどまっており手術で取り切れる場合には、まず手術を行うことが検討されます。一方で、手術が難しいケースや再発のリスクが高いと判断された場合には、抗がん剤治療(こうがんざいちりょう:いわゆる化学療法)や新しいお薬を使った治療(分子標的薬など)を組み合わせることもあります。また、患者さんそれぞれに最適な治療を行うために遺伝子検査(がん細胞の特徴を調べる検査)が早期に行われ、結果に応じて一人ひとりに合った治療法を提案してもらえることもあります。
不安な点は医師に遠慮なく相談し、納得のいく治療方針を一緒に決めていきましょう。
大腸がんのステージとは?
![[早期がん]粘膜内がん・粘膜下層に浸潤[進行がん]固有筋層に浸潤・漿膜下層に浸潤・漿膜を破り浸潤・リンパ節転移・遠隔転移](/image/image_directly/osaka-colorectal-center/crc-cancer/stage_pc.png)
- がんのステージ
- ステージとはがんの進行度合いを表す分類で、ローマ数字0期(ステージ0)からⅣ期(ステージ4)まであります。数字が⼤きいほど進んだがんで、ステージ0はがんが腸のいちばん内側の粘膜内にとどまる極めて早期の状態、ステージIはがんが腸壁の筋層までに収まっている状態、ステージIIはがんが腸壁の外側まで達しています。ステージIIIはがんが周囲のリンパ節に転移した状態、そしてステージⅣは肝臓や肺など他の臓器にまでがんが転移した状態です。
ステージ分類
-
ステージ0
- がんは粘膜の表面
だけにある。 - ほとんどの場合、
内視鏡治療で治せる。
- がんは粘膜の表面
-
ステージⅠ
- がんが腸壁の浅いところまで入り込んでいます。
- 手術で治る可能性が高い段階です。
-
ステージⅡ
- がんが腸壁の深いところまで進んでますが、リンパ節や他の臓器には広がっていません。
- 手術が中心で、状況により追加治療を考えます。
-
ステージⅢ
- リンパ節にがんが広がっています。
- 手術に加えて、抗がん剤治療を組み合わせるのが一般的です。
-
ステージⅣ
- 肝臓・肺など別の臓器に転移があります。
- 薬物治療が中心ですが、状態によっては手術や放射線治療を組み合わせることもあります。
- 近年は治療の進歩により、長くコントロールできる方も増えています。
- 治療法はどうやって決まるの?
- 診断後、まず画像検査でがんの広がりを確認しステージを決めます。そのステージに応じて標準治療の選択肢があり、担当医が患者さんの体調や希望も考慮して方針を提案します。
早期がんなら内視鏡治療、進行がんなら手術、リンパ節に転移があれば手術+抗がん剤治療、遠隔転移があれば抗がん剤や放射線も組み合わせます。
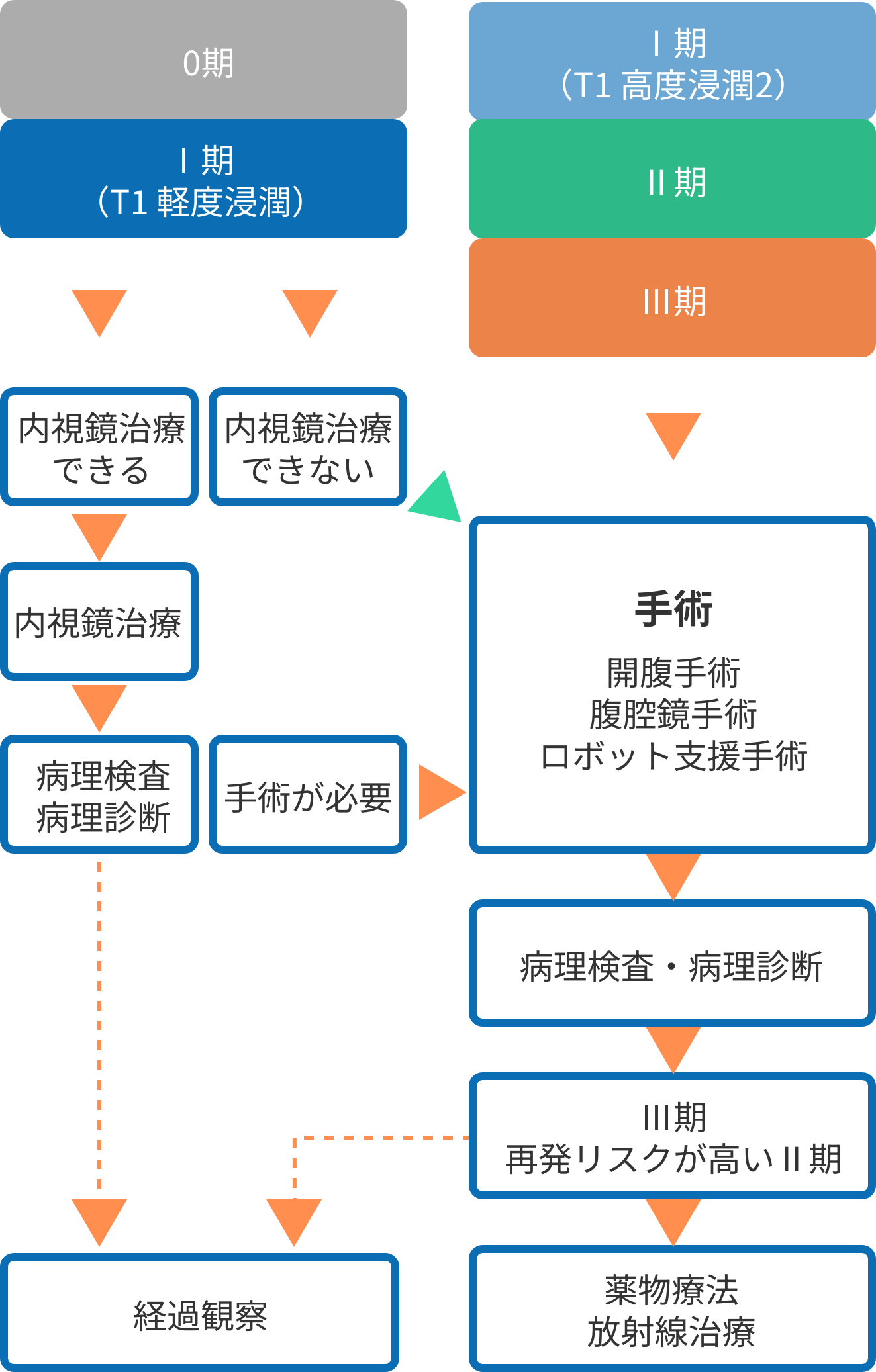
- ステージ0〜Iの早期がん
- 早期のがん (浅い部分に留まる場合) – 内視鏡治療で切除します。お腹を切らず、大腸カメラ(内視鏡)の先端についた器具でがんを取り除く手術です〔腹部に傷をつけないため体への負担が小さい〕。
切除後、病理検査(顕微鏡で組織を詳しく調べる)を行い、がんの広がり具合や取り切れたかを確認します。検査の結果、がんが完全に取り切れて再発リスクが低い場合は、定期的な経過観察(定期検査で様子を見る)に入ります。一方、がんが内視鏡では取り切れなかった場合や深くまで広がっていた場合には、追加で外科手術(腹腔鏡手術、ロボット手術など)を行います。
- ステージII〜IIIの進行がん
- 進行がん (腸壁の深くまで達する場合) – 外科手術で切除を行います。お腹を切開して腫瘍を含む腸の一部を取り除く手術です(腹腔鏡手術〈お腹に小さな穴を開けてカメラで行う手術〉や開腹手術などの方法があります)。手術では腫瘍周囲の腸やリンパ節もまとめて切除します。
手術後に病理診断を行い、切除した組織の状態を詳しく調べます。その結果リンパ節への転移がある(ステージIII)、またはリンパ節転移がなくても再発リスクが高い所見がある場合は術後に抗がん剤治療(補助化学療法)を追加します。これは残存する可能性のあるがん細胞を減らし再発を防ぐ目的の薬物療法です。抗がん剤治療が必要ない場合(ステージIやリスクの低いII期)には追加治療は行わず、経過観察に入ります。
参考文献: 大腸癌研究会編「患者さんのための大腸癌治療ガイドライン2022年版」
- ステージⅣ
- ステージⅣのように他臓器に転移がある場合は、遠隔転移巣(転移した病巣)も含めて切除できるかどうかを検討します。もしがんの転移が少なく、原発巣(⼤腸のがん)ともども切除可能であれば、⼿術で腫瘍を取り除くことを検討します。残念ながら腫瘍が広範囲で⼿術で取り切れない場合には、抗がん剤や分⼦標的薬といった薬物療法を主体に、必要に応じて放射線治療も組み合わせ、がんの進行を抑えて症状を和らげる治療を⾏います。治療法の選択にあたっては標準治療(エビデンスに基づいた治療指針)を基本にしつつ、患者さんの希望や体調、年齢、ライフスタイルも考慮して担当医と相談しながら決めていきます。「治療=ひとつ」と決まっているわけではなく、複数の選択肢が提示されることもあります。その際は遠慮なく疑問や不安を医師に相談し、納得できるまで説明を受けてください。
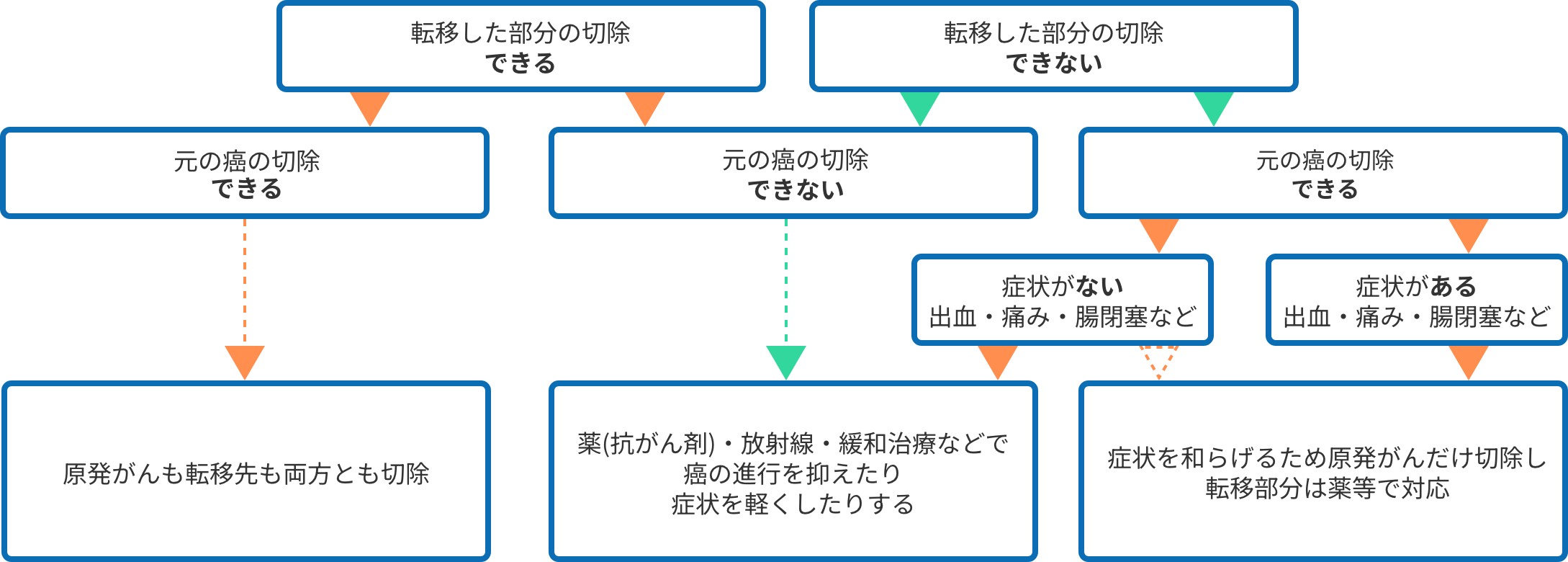
参考文献:大腸癌研究会編「患者さんのための大腸癌治療ガイドライン2022年版」
治療方法
-
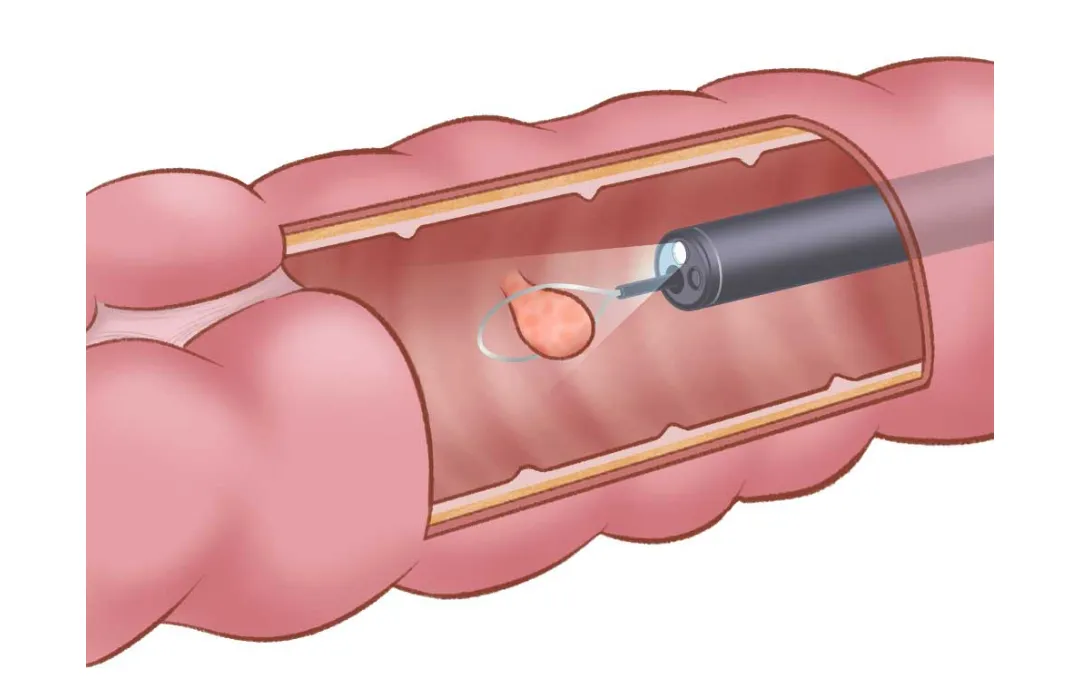
内視鏡治療(早期がん向け)
がんがとても早期で、ごく浅い粘膜にとどまる場合は、カメラレーザーや特殊な器具でがんを切り取る「内視鏡治療」が選ばれます。体への負担がほとんどなく、入院も短くて済むことが多いです 。
-
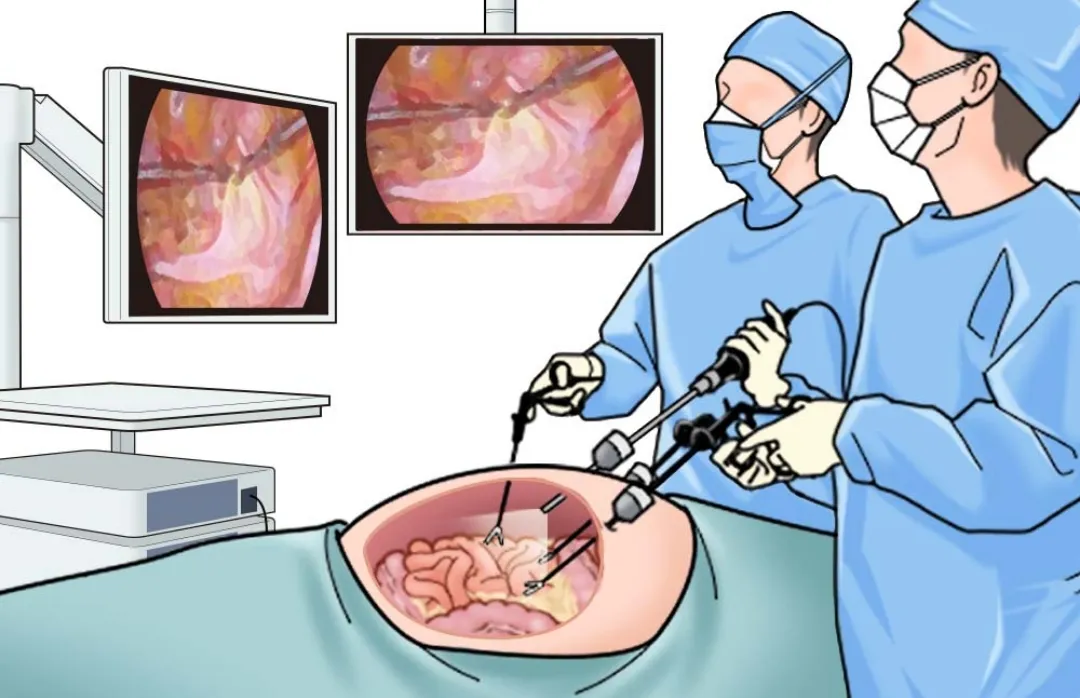
腹腔鏡(ふくくうきょう)手術
おなかに小さな穴をあけ、カメラと器具を入れて行う手術です。痛みが少なく、回復が早いのが特徴。医師の技術によって安全性や成果に差が出るため、得意な病院・医師を選びましょう 。
-
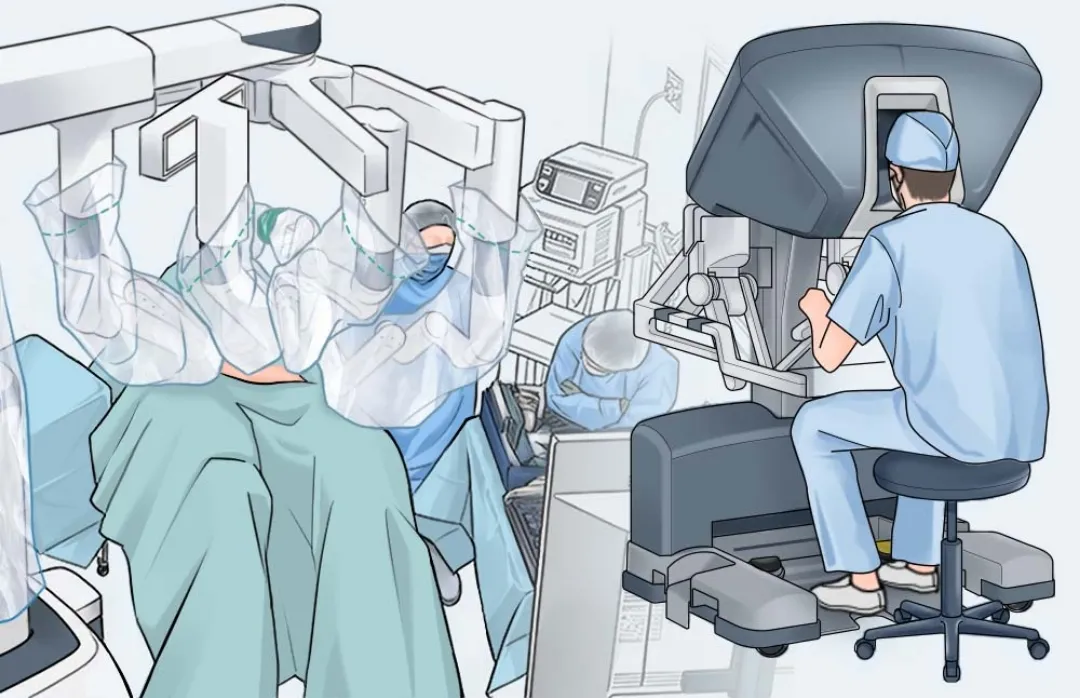
ロボット支援手術
「腹腔鏡」の一種で、3D視野や細かく動くロボットアームを使う先進的な方法です。とくに直腸がんの手術では、排尿や性機能への影響が少ないことが期待されています 。
-

薬(化学療法)・個別化医療
手術だけでなく、がんが進行していたり再発しやすい場合には抗がん剤などの薬を使います。さらに、遺伝子検査の結果に応じて最適な薬を選ぶ「個別化医療」が進んでいます 。
肛門に近い直腸がんでも、できるだけ
再発を防ぐための抗がん剤治療
手術でがんを切除した後でも、目に見えない小さながん細胞が体内に残っている可能性があります。これらを抗がん剤で退治し、再発を防ぐために手術後に行う治療が「術後補助化学療法」です。ステージIII(リンパ節に転移がある状態)では再発予防のため、ほぼ全ての患者さんにこの治療が奨められます。ステージIIでも、がんが深く広がっているなど再発リスクが高い場合には、術後補助化学療法が奨められることがあります。
抗がん剤治療は主に外来で行い、定期的に通院して点滴や飲み薬で抗がん剤を投与します。治療期間は一般的に約6か月間で、点滴と飲み薬を併用する治療も一般的です。抗がん剤はがん細胞だけでなく正常な細胞にも作用するため、副作用が出現することがあります。副作用には吐き気や手足のしびれなどがありますが、吐き気止めの薬の進歩などにより症状を和らげる対策が十分に行われています。この治療により将来の再発リスクをできるだけ減らし、安心して日常生活を送れるようにすることが目標です。
![手術後に行い抗がん剤の治療の種類[オキサリプラチン併用治療(注射+飲み薬)]CPAOX(飲み薬+注射)・FOLFOX(46時間点滴)[フッ化ビリミジン単独両方(飲み薬または注射)]カペシタビン(飲み薬)・フルオロウラシル+ロイコボリン(注射)・テガフール、ウラシル+ロイコボリン(飲み薬)・S1(飲み薬)※治療は通常6ヶ月続けます。CAPOXを使う場合は3ヶ月になることもある。通院で治療できることが多い](/image/image_directly/osaka-colorectal-center/crc-cancer/care_pc_prt02.png)
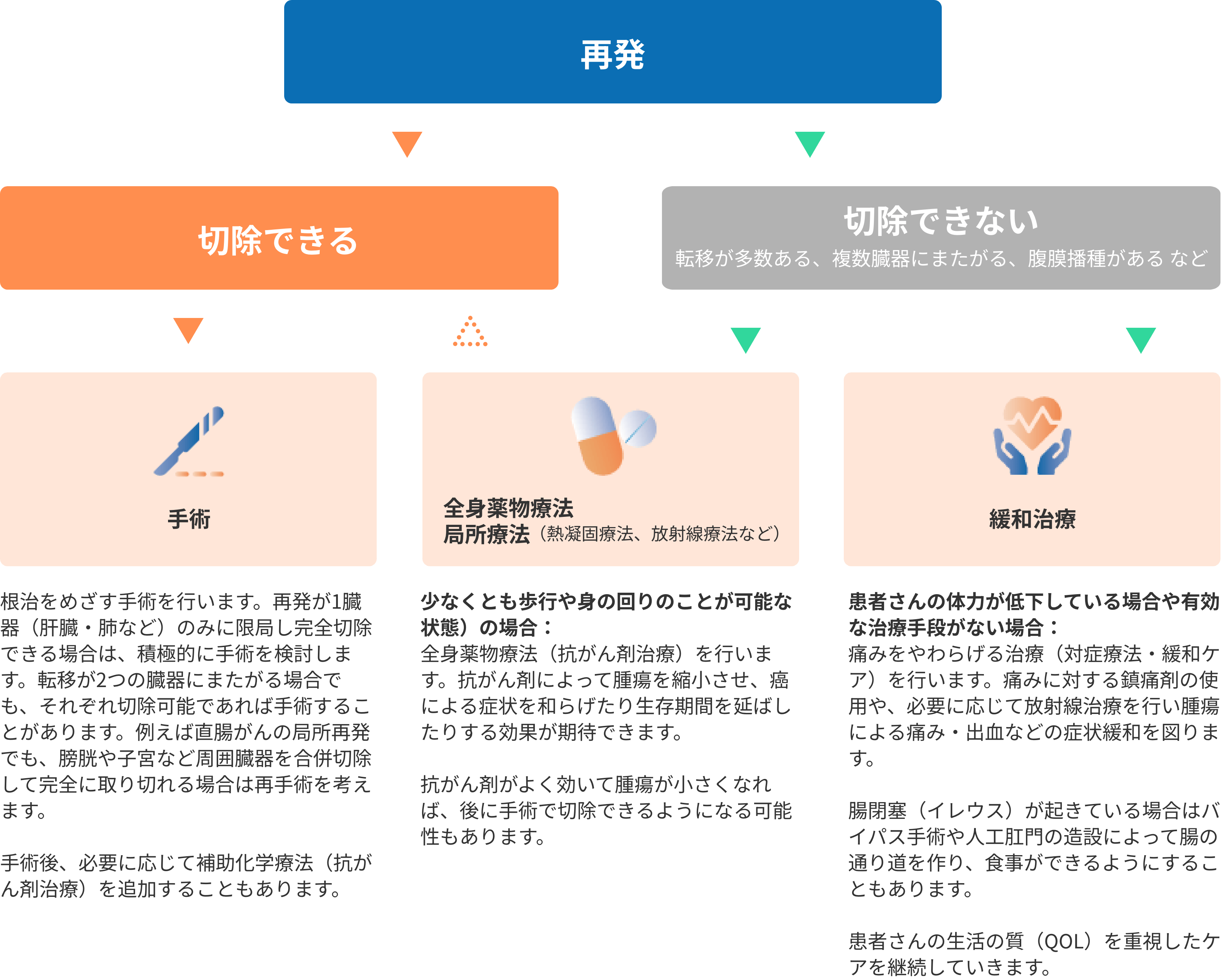
再発してしまったらどうすればいいの?
大腸がんが再発した場合、治療法は再発部位(肝臓、肺、腹膜、局所再発など)や患者さんの体調によって決定されます。基本的には、再発したがんが手術で完全に切除できる場合は手術による根治を目指し、難しい場合は抗がん剤治療や放射線治療でがんの進行を抑えます。症状の緩和も重要です。
再発が限られた範囲に留まり手術で切除できる場合は、手術治療が推奨されます。手術によってがんを取り除くことで根治が期待できます。一方、手術で取り切れない場合は、抗がん剤治療や放射線治療によってがんの進行を抑え、生存期間の延長や症状の緩和を図ります。例えば腸閉塞を起こしている場合、バイパス手術や人工肛門の造設などで腸の通り道を確保します。局所再発が起きた場合も、可能なら再手術を検討し、難しければ放射線治療や抗がん剤治療で対応します。
抗がん剤や放射線治療の効果が十分でない場合や、患者さんの体力が低下して積極的治療が難しくなった場合には、痛みを和らげるなど緩和ケアを優先します。
直腸がんの術後機能障害
-

排便機能障害(はいべんきのうしょうがい)
肛門を温存できたとしても便の出が悪くなったりします。
-
排尿機能障害(はいにょうきのうしょうがい)
おしっこの出が悪くなったりします。
-

性機能障害(せいきのうしょうがい)
男性の場合は性機能障害が起こったりする可能性があります。
-
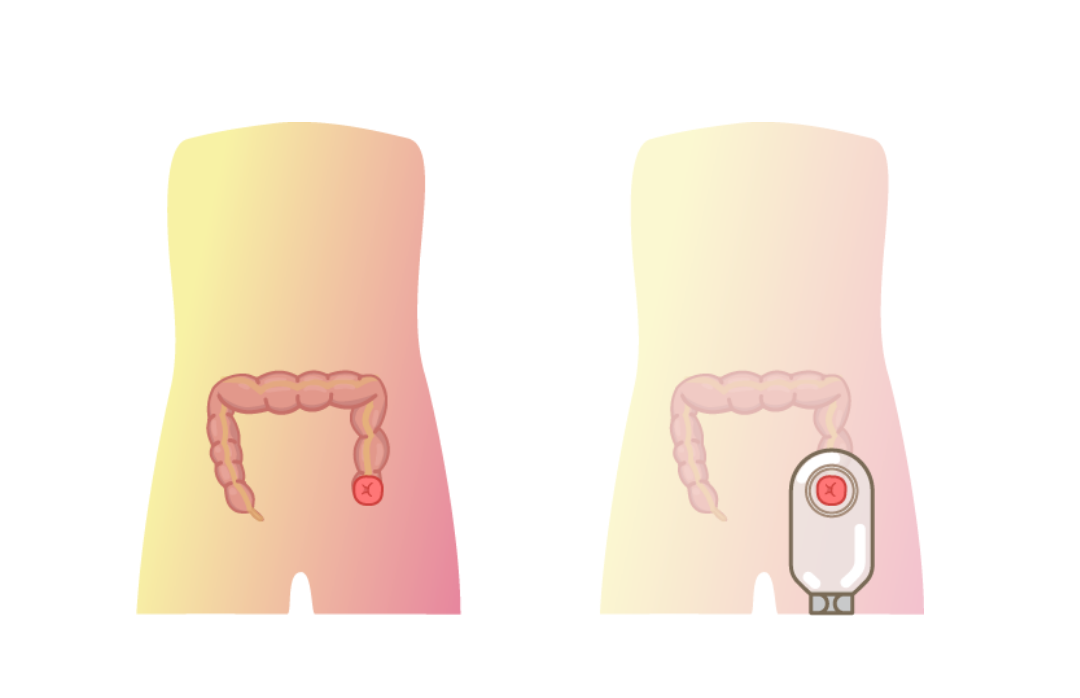
人工肛門
「人工肛門(ストーマ)」とは、お腹に便の出口をつくる手術のことです。肛門切除のより便を出せなくなったときに、お腹の表面に新しい出口をつくり、そこから便が出るようにする方法です。人工肛門から出た便は、「ストーマ袋(パウチ)」という専用の袋にたまります。
直腸がんは、肛門に近い場所にできることが多く、「肛門を残せるかどうか」はとても重要なポイントになります。
さらに、ただ肛門を残すだけでなく、手術後も安心して過ごせるように生活の質(QOL)を保つことが大切です。
直腸がんの手術では、うんちのコントロール(排便機能)、おしっこのコントロール(排尿機能)や性機能が影響を受けやすいという特徴があります。
そこで当院では、ロボット支援手術(ダビンチ手術)を取り入れています。この手術では、肉眼では見えにくい神経やリンパ節まで拡大してはっきりと確認しながら、人の手以上に繊細な動きでがんを丁寧に切除することができます。
そのため、神経を傷つけにくく、術後の排尿機能や性機能の低下をできる限り防ぐことが可能になってきました。
こうした技術により、肛門を残せる可能性が広がり、手術後の生活も安心につながると考えています。
また、がんの進行具合によっては、手術前に抗がん剤や放射線治療を行うことでがんを小さくし、手術のときに肛門を残せるようにする工夫もしています。
- 人工肛門になったらどうする?
-
Q:ストーマをつけても普段の生活は続けられますか?
A:ストーマは怖いものではありません。装具の工夫で入浴や外出も可能です。一部のケースでは腸が落ち着いた後にストーマを閉じて元通りにできる場合もあります
大腸がん治療後のフォローアップ(経過観察)のすすめ
大腸がんの治療後は、病状が落ち着いたあとも 定期的なフォローアップ(経過観察) がとても大切です。フォローアップの一番の目的は、がんの再発をできるだけ早く見つけて治療する ことで、患者さんの将来の健康(予後)をより良くすることにあります。あわせて、治療後に体調や生活で困っていることがあれば、定期診察のときに相談し、必要なケアやアドバイスを受けることもできます。治療が終わっても「通院は終わり」ではなく、「5年間は特に様子をみる期間」と考えてください。
ほとんどの大腸がんの再発は術後5年以内に起こるため、術後5年間を目安に定期検査を続けます。特に術後3年以内に全体の約87%、5年以内に約97%の再発が見つかることがわかっており、最初の3年間は短い間隔で頻繁に検査を行います。その後、経過に問題がなければ徐々に受診間隔を延ばしていきます。以下は一般的なフォローアップのスケジュールの一例です(患者さんの状態や病期によって多少異なります)。
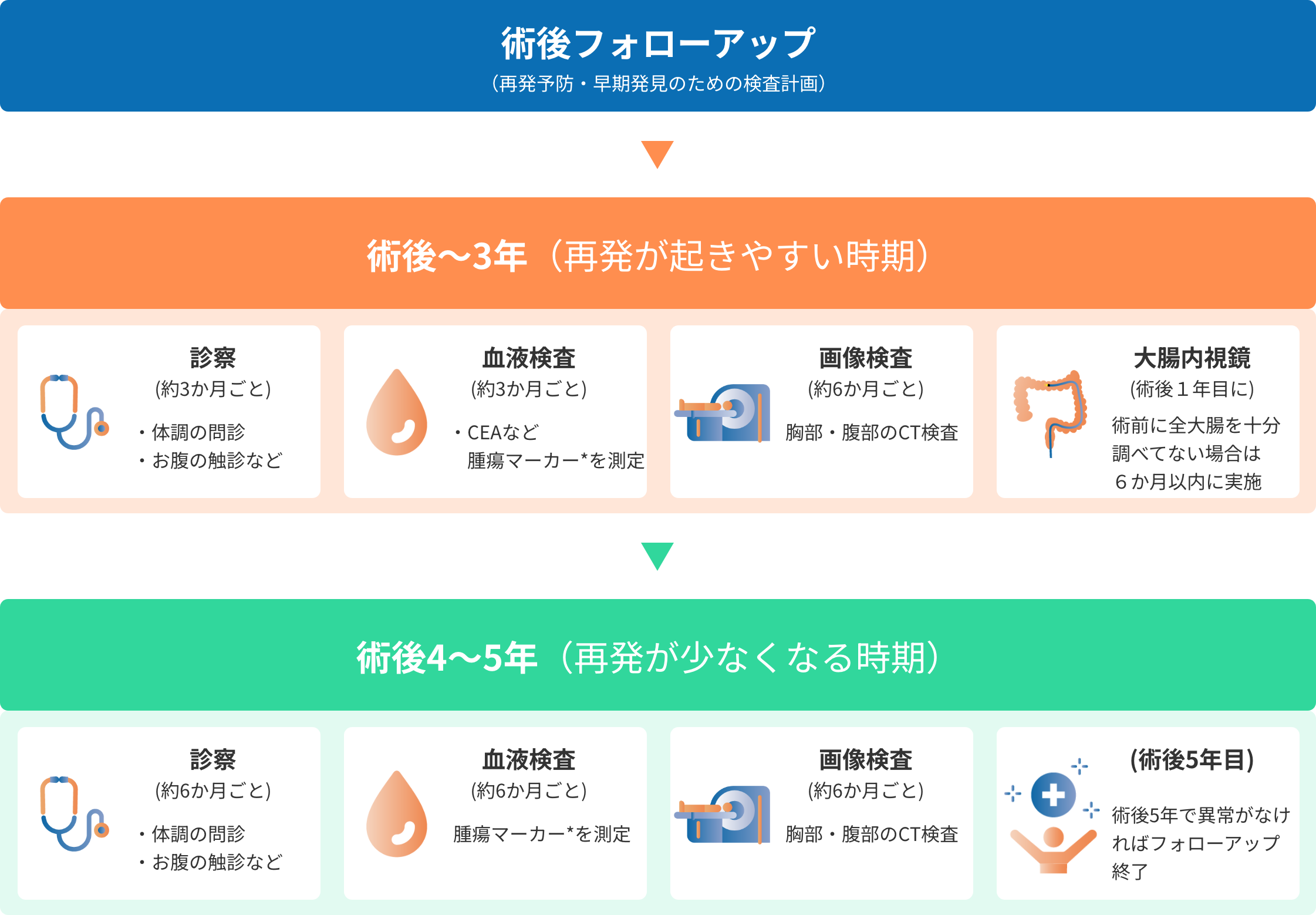
*腫瘍マーカー…CEAなど、がんが再発すると数値が上がりやすい血液中の物質。
フォローアップの検査は主に、医師による診察、腫瘍マーカー(CEAなど)の血液検査、体の内部を詳しく調べるCT検査、大腸内視鏡検査などで構成されます。大腸内視鏡は、手術した部位の再発確認だけでなく、新しくできるポリープやがんの早期発見にも役立ちます。
フォロー内容は病期によって異なります。
ごく初期のがん(ステージ0)では主に内視鏡中心、ステージI〜IIIでは5年間の定期検査を行います。ステージIVでも手術で転移を含め完全に切除できた場合は、III期と同様のフォローを行います。再発しやすい臓器(肝臓・肺など)がある場合は、必要に応じて5年以降も経過観察を続けます。一方、がんを手術で取り切れなかった場合は、薬物治療を続けながら定期検査で病状を見守ります。
再発の兆候として、血便、便通の変化、腹痛、体重減少などがありますが、症状が出る前に検査で見つかることが多いのが特徴です。「気になる症状がある」「いつもと違う」と感じたら早めに相談してください。
フォローアップは再発を早期発見するだけでなく、治療後の不安を和らげ、安心して生活を続けるための大切な時間です。5年間の通院を“お守り”として考え、医療チームと一緒にご自身の体を見守っていきましょう。
大腸がんになる要因
大腸がんの要因には複数の因子があると考えられています。特に加齢・生活習慣・家族性の遺伝子異常が主な要因と言われています。
定期的な健診をすること、生活習慣においてはすべてを完璧にする必要はありませんが、少しずつ食事や運動の習慣を見直すことが、将来のリスクを減らす大切な一歩になります。
-
加齢
右上のグラフを見ると、40歳を過ぎた頃からがんになる人が少しずつ増え始め、特に45歳を超えると急激に増えていることがわかります。年齢を重ねるにつれて、体内の異常な細胞を排除する力が弱まり、その異常細胞ががん化します。
また、大腸がんによる死亡率も年齢とともに高くなる傾向があります。
だからこそ、定期的に「便潜血検査(べんせんけつけんさ:便の中に目には見えない血が混じっていないかを調べる検査)」などの健診を受け、早期に発見して治療を始めることがとても大切です。
特に40歳を過ぎたら、便潜血検査に加えて、大腸内視鏡検査も受けることが望まれます。早期発見が、命を守る第一歩です。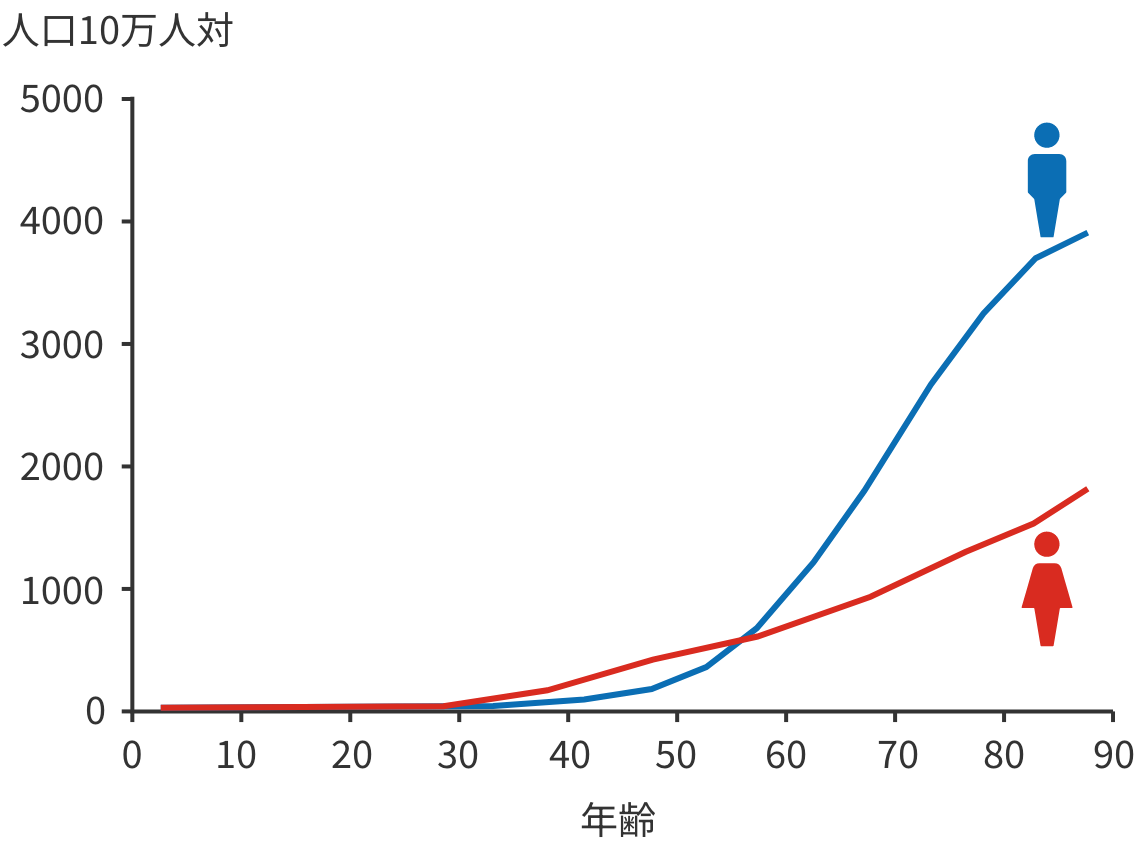
-
食生活の影響
- 肉や脂肪の多い食事
- 牛肉・豚肉・加工肉(ハム・ソーセージなど)の食べすぎはリスクを高めることが知られています。
- 食物繊維不足
- 野菜・果物・海藻・豆類に含まれる食物繊維は腸内環境を整え、がん予防につながります。不足するとリスクが上がります。
- 飲酒
- アルコールをよく飲む人は大腸がんの発症リスクが高くなると言われています。
- 塩分の多い食事
- 高血圧など他の病気のリスクにもつながりますが、大腸がんのリスク因子の一つとも考えられています。
-
運動と体型/家族歴
- 運動不足
- 体をあまり動かさない人は、大腸がんのリスクが上がります。
- 肥満
- 特に内臓脂肪型肥満(お腹まわりの脂肪が多いタイプ)は、男性でリスクが高いことが分かっています。
- 家族歴
- 家族に大腸がんの方がいる
-
喫煙
たばこは肺がんだけでなく、大腸がんのリスクも上げます。喫煙者は非喫煙者に比べて発症リスクが高いことが報告されています。
-
家族性の遺伝子異常
家族に遺伝するタイプの大腸がんとしては、2つの代表的な病気があります。
ひとつは、遺伝子に異常が起こり、本来の「遺伝子の修復機能」がうまく働かなくなることで起こる「リンチ症候群」と呼ばれるタイプ。もうひとつは、大腸にたくさんの腺腫(良性のポリープ)ができる「家族性大腸腺腫症」です。
両親や祖父母など、血のつながった家族にこれらの病気の方がいる場合、自分自身が50歳よりも若いうちに大腸がんを発症するリスクが高くなることがあります。
大腸がんは予防できるのか
大腸がんを予防するうえで最も重要なのは、毎年の大腸がん検診を継続して受けることです。検診では、便の中にごく少量の血液(潜血)が混ざっていないかを調べます。これは大腸がんの早期発見にとても有効です。
また、大腸がんは多くの場合、がんになる前のポリープ(良性腫瘍)を経て発生します。大腸内視鏡検査では、このポリープをその場で切除できるため、がんになる前の段階で予防できることが最大の特徴です。
大腸がんは日本人に多いがんですが、検診や内視鏡検査を適切に受けていれば、早期発見や発症予防が十分に可能で、治療成績も非常に良好です。日頃から検診を習慣にし、気になる症状があれば早めに受診することが大切です。


大腸がんの70%が直腸・S状結腸がん
大腸がんとは、大腸(太い腸で、食べ物のカスを便として体外に出す臓器)にできるがん(悪性腫瘍)のことです。近年、日本では大腸がんになる人が増えており、その原因として食生活の欧米化(肉や脂肪の多い食事)が関係していると指摘されています。大腸がんには大腸の一部である直腸(ちょくちょう:肛門に近い部分)にできる「直腸がん」と、結腸(けっちょう:大腸の残りの部分)にできる「結腸がん」があります。特に近年は結腸がんが増える傾向にあります。大腸がんが発生しやすい場所は、直腸とS状結腸(エスじょうけっちょう)と呼ばれる部分で、全体の約70%がこれらの部位にできると言われています。